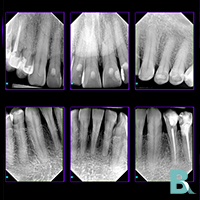
La pérdida ósea en la zona maxilofacial es un problema común que puede comprometer la salud dental y la estética facial. La regeneración ósea guiada (ROG) se presenta como una solución innovadora para recuperar el hueso perdido, permitiendo la colocación de implantes dentales o la estabilización de prótesis. Este artículo explora a fondo el proceso de regeneración ósea dental, desde sus fundamentos biológicos hasta las diferentes técnicas quirúrgicas disponibles, incluyendo los materiales utilizados y los cuidados postoperatorios necesarios. Descubra todo lo que necesita saber para tomar decisiones informadas sobre su salud bucal.
¿Qué es la Regeneración Ósea Guiada (ROG) y cómo funciona?
Tabla de contenidos
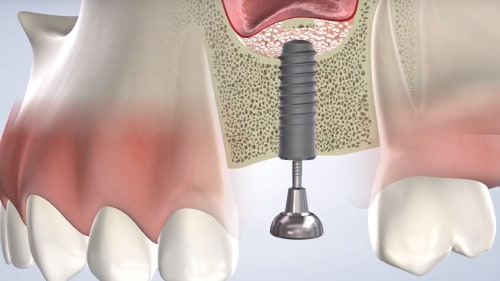
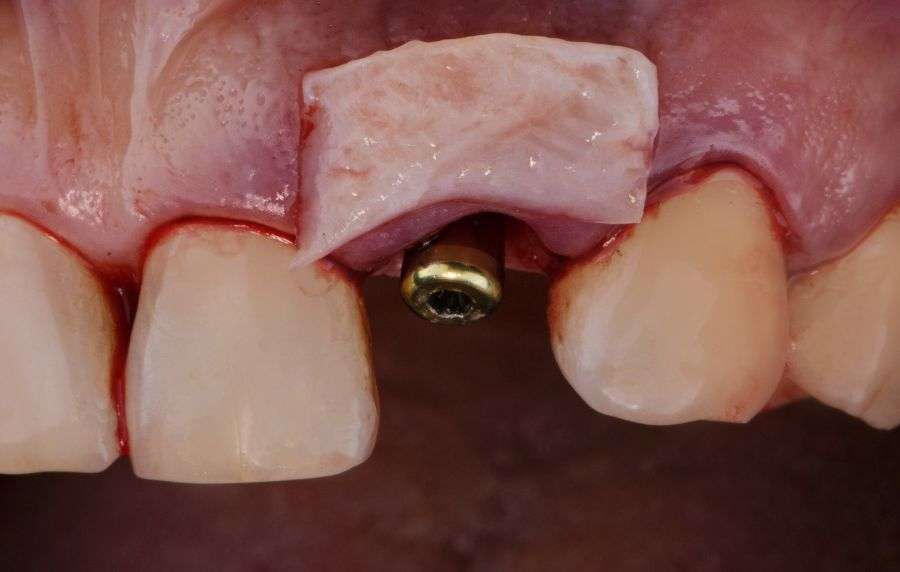
La Regeneración Ósea Guiada (ROG) es un procedimiento de cirugía oral que estimula el crecimiento de nuevo hueso en la mandíbula o el maxilar. Esto es crucial para pacientes que han sufrido pérdida ósea debido a enfermedad periodontal, extracción de dientes, o algún tipo de trauma. El proceso implica la colocación de un injerto óseo (que puede ser autógeno, aloplástico o xenógeno) en el área afectada, junto con una membrana que actúa como barrera para proteger el sitio de la regeneración y guiar el crecimiento del hueso nuevo. La membrana previene la invasión de tejido blando y permite que el hueso se regenere de forma ordenada y eficiente. El tiempo de regeneración varía dependiendo del caso y la extensión de la pérdida ósea, pudiendo tomar de varios meses a un año. Después del periodo de cicatrización, el nuevo hueso se integra completamente al hueso maxilar o mandibular, permitiendo la colocación de implantes dentales o la realización de otros tratamientos odontológicos.
Tipos de Injertos Óseos Utilizados en la Regeneración
Existen diferentes tipos de injertos óseos utilizados en la ROG, cada uno con sus propias ventajas y desventajas. Los injertos autógenos se toman del propio paciente (generalmente de la mandíbula o la cresta ilíaca), ofreciendo una alta tasa de éxito debido a la biocompatibilidad. Los injertos alógenos provienen de donantes humanos y requieren un procesamiento riguroso para minimizar el riesgo de rechazo. Los injertos xenógenos se obtienen de otras especies, como el ganado bovino, y son tratados para eliminar cualquier riesgo de transmisión de enfermedades. Finalmente, también existen los injertos sintéticos, materiales biocompatibles creados en laboratorio que imitan la estructura del hueso natural. La elección del injerto dependerá de las necesidades específicas del paciente, la cantidad de hueso que necesita ser regenerado y las preferencias del cirujano.
Beneficios de la Regeneración Ósea Dental
La regeneración ósea dental ofrece una serie de beneficios significativos para los pacientes que sufren pérdida ósea. El principal beneficio es la posibilidad de colocar implantes dentales en áreas donde antes no era posible debido a la falta de hueso. Esto permite la restauración completa de la función masticatoria y la estética de la sonrisa. Además, la ROG puede ayudar a prevenir la pérdida adicional de hueso, manteniendo la integridad estructural de la mandíbula o maxilar. La regeneración ósea también puede mejorar la estabilidad de los implantes dentales ya colocados, aumentando su longevidad. Finalmente, puede mejorar la salud periodontal al reducir la profundidad de las bolsas periodontales y la inflamación de las encías.
Candidatos Ideales para la Regeneración Ósea
Los candidatos ideales para la regeneración ósea dental son pacientes que presentan pérdida ósea significativa en la mandíbula o el maxilar, lo que les impide la colocación de implantes dentales o la realización de otros tratamientos restauradores. Esto puede ser debido a enfermedad periodontal avanzada, extracción de dientes, trauma o defectos congénitos. Es fundamental que los pacientes tengan una buena salud general y mantengan una higiene oral adecuada para maximizar el éxito del procedimiento. Además, es importante que el paciente tenga expectativas realistas acerca del procedimiento y sus resultados, y que esté dispuesto a seguir las instrucciones postoperatorias del cirujano. El cirujano maxilofacial realizará una evaluación completa para determinar si el paciente es un candidato adecuado para la ROG.
Posibles Complicaciones y Riesgos de la Regeneración Ósea
Aunque la ROG es un procedimiento generalmente seguro y efectivo, existen posibles complicaciones y riesgos asociados. Algunas complicaciones pueden incluir infección en el sitio quirúrgico, hematoma, dehiscencia de la herida (apertura de la herida) o reabsorción del injerto. Además, puede haber dolor, hinchazón y entumecimiento en la zona tratada durante el periodo postoperatorio. La probabilidad de estas complicaciones varía dependiendo de las condiciones individuales del paciente, la experiencia del cirujano y la adherencia a las instrucciones postoperatorias. Es importante que los pacientes estén informados de estos riesgos antes de someterse al procedimiento y que discutan cualquier duda o preocupación con su cirujano.
| Tipo de Injerto | Fuente | Ventajas | Desventajas |
|---|---|---|---|
| Autógeno | Paciente | Alta biocompatibilidad, mínima probabilidad de rechazo | Requiere una segunda cirugía para obtener el injerto, puede causar dolor en el sitio donante |
| Alógeno | Donante humano | No requiere segunda cirugía | Riesgo de rechazo, necesita procesamiento riguroso |
| Xenógeno | Otra especie (ej. bovino) | Abundante, relativamente económico | Riesgo de transmisión de enfermedades (aunque tratado), posible reacción inmunológica |
| Sintético | Laboratorio | Previsible, fácil manejo | Menor tasa de regeneración en algunos casos |
¿Qué es bueno para regenerar el hueso dental?
Factores de Crecimiento Óseo
Los factores de crecimiento óseo, como el factor de crecimiento fibroblástico (FGF) y el factor de crecimiento transformador beta (TGF-β), son proteínas que estimulan la proliferación y diferenciación de células óseas, como los osteoblastos (células formadoras de hueso) y los osteocitos (células óseas maduras). Su aplicación, generalmente a través de técnicas de ingeniería tisular, puede ayudar a la regeneración ósea en defectos óseos periodontales. El cuerpo ya produce estos factores naturalmente, pero en casos de pérdida ósea significativa, la estimulación externa puede ser necesaria.
- Estimulan la formación de nuevo hueso.
- Se utilizan en combinación con otros tratamientos regenerativos.
- Su aplicación requiere técnicas quirúrgicas especializadas.
Injertos Óseos
Los injertos óseos son procedimientos que consisten en trasplantar hueso de otra parte del cuerpo del paciente (autoinjerto), de un donante (aloinjerto) o de origen sintético (xenoinjerto) a la zona afectada. Este material óseo proporciona una estructura sobre la cual pueden crecer nuevas células óseas. La elección del tipo de injerto depende de la extensión del daño y las características del paciente. El éxito del injerto depende de una buena vascularización (aporte sanguíneo) para una correcta integración.
- Aportan una matriz para el crecimiento óseo.
- Existen diferentes tipos de injertos con diversas ventajas y desventajas.
- Requieren una cirugía para su colocación.
Membranas Regenerativas
Las membranas regenerativas son barreras biocompatibles que se colocan en el sitio del defecto óseo para aislar el área de la contaminación de la saliva y del tejido conjuntivo, creando un ambiente propicio para la regeneración ósea guiada (ROG). Estas membranas permiten el crecimiento del nuevo hueso, pero impiden el crecimiento del tejido gingival, favoreciendo la formación de un nuevo hueso alveolar sano. Existen diferentes tipos de membranas, resorbibles y no resorbibles.
- Proporcionan un compartimento para la regeneración ósea.
- Existen membranas resorbibles y no resorbibles.
- Su uso se combina a menudo con injertos óseos y factores de crecimiento.
Proteínas de la Matriz Ósea
Las proteínas de la matriz ósea, como la osteocalcina y la osteopontina, son componentes naturales del hueso que juegan un papel crucial en la mineralización y la formación del tejido óseo. Su uso en regeneración ósea se centra en el desarrollo de andamios o biomateriales que imitan la estructura de la matriz ósea natural, proporcionando un entorno ideal para el crecimiento de las células óseas. Estos biomateriales pueden ser diseñados para liberar lentamente estas proteínas, favoreciendo la regeneración.
- Participan en la mineralización y formación ósea.
- Se utilizan en el desarrollo de andamios biocompatibles.
- Contribuyen a la creación de un entorno propicio para la regeneración.
Medicamentos y Terapias Adyuvantes
Algunos medicamentos y terapias adyuvantes pueden contribuir indirectamente a la regeneración ósea al controlar la inflamación, mejorar la circulación sanguínea o estimular la actividad de los osteoblastos. Los antibióticos, por ejemplo, ayudan a combatir las infecciones que pueden interferir en el proceso de regeneración. Asimismo, el control adecuado de enfermedades sistémicas, como la diabetes, es fundamental para optimizar la respuesta regenerativa. Por otra parte, algunos fármacos, aunque no regeneran hueso directamente, pueden modular la respuesta inflamatoria y favorecer la cicatrización.
- Controlan la inflamación y mejoran la circulación sanguínea.
- Algunos fármacos pueden modular la respuesta inflamatoria.
- El control de enfermedades sistémicas es fundamental.
¿Qué no hacer después de un injerto de hueso?
Qué no hacer después de un injerto de hueso
Después de un injerto de hueso, es crucial seguir las instrucciones de su cirujano para asegurar una correcta cicatrización y minimizar el riesgo de complicaciones. Evitar ciertas actividades y comportamientos es tan importante como seguir las recomendaciones positivas. La recuperación varía según el tipo de injerto y la zona afectada, pero hay ciertas precauciones generales que se deben tomar en cuenta.
No Fumar ni Consumir Alcohol
El tabaco y el alcohol interfieren gravemente en el proceso de cicatrización. El tabaco reduce el flujo sanguíneo a la zona del injerto, dificultando la llegada de nutrientes y oxígeno esenciales para la regeneración ósea. El alcohol, por su parte, puede aumentar el riesgo de infección y complicar la acción de los medicamentos. Es fundamental evitar ambos durante, al menos, las primeras semanas posteriores a la cirugía y seguir las recomendaciones del médico respecto a su consumo a largo plazo.
- Abstenerse completamente del consumo de tabaco en todas sus formas (cigarrillos, puros, pipas, etc.).
- Evitar totalmente el consumo de alcohol, incluyendo bebidas alcohólicas de baja graduación.
- Informar al médico sobre cualquier consumo de tabaco o alcohol previo a la cirugía.
Evitar Actividades Físicas Intensas
La actividad física intensa puede poner en riesgo el injerto. Es fundamental evitar movimientos bruscos o esfuerzos que puedan dañar el área tratada. Esto incluye deportes de contacto, levantamiento de pesas, actividades con impacto fuerte, y cualquier esfuerzo que pueda causar dolor o molestias en la zona. El descanso y la moderación son claves para una recuperación exitosa. Su médico le indicará cuándo podrá retomar gradualmente sus actividades físicas habituales.
- Descansar adecuadamente, siguiendo las recomendaciones de su médico.
- Evitar actividades físicas intensas, al menos durante las primeras semanas después de la cirugía.
- Retomar gradualmente la actividad física, solo cuando su médico lo autorice.
No Manipular la Zona del Injerto
Es crucial evitar tocar, frotar o manipular la zona donde se realizó el injerto de hueso, a menos que sea para la limpieza indicada por su médico. Esto reduce el riesgo de infección y permite que el proceso de cicatrización ocurra sin interferencias. Cualquier señal de infección, como enrojecimiento, hinchazón, pus o dolor intenso, debe ser comunicada inmediatamente a su médico.
- Mantener la zona limpia y seca, siguiendo las instrucciones específicas de su médico.
- Evitar tocar la herida, a menos que sea para la limpieza adecuada.
- Reportar cualquier signo de infección inmediatamente a su médico.
Cuidar la Higiene Oral (En caso de injertos maxilofaciales)
Si el injerto se realizó en la zona maxilofacial, la higiene oral es extremadamente importante para prevenir infecciones. Esto incluye cepillarse los dientes con suavidad, usar enjuague bucal antiséptico según las indicaciones del médico, y evitar alimentos que puedan irritar la zona. Un cuidado oral adecuado contribuye significativamente a la buena evolución del injerto.
- Cepillarse los dientes con suavidad, utilizando un cepillo de cerdas suaves.
- Utilizar enjuague bucal antiséptico, según las indicaciones de su médico.
- Evitar alimentos que puedan irritar la zona, como alimentos muy calientes o ácidos.
No Ignorar el Dolor o la Hinchazón
Es importante reportar cualquier dolor o hinchazón excesiva a su médico. Aunque es normal sentir cierta molestia después de la cirugía, un dolor intenso o una hinchazón considerable pueden indicar una complicación. No ignore estos síntomas, comuníquese con su médico para recibir atención oportuna y evitar posibles problemas.
- Monitorear el dolor y la hinchazón regularmente.
- Utilizar analgésicos, solo según la prescripción médica.
- Contactar a su médico si el dolor o la hinchazón son excesivos o empeoran.
¿Cuánto tarda en regenerarse el hueso dental?
Regeneración del Hueso Dental
La regeneración del hueso dental, o más precisamente, la regeneración del hueso alveolar que soporta los dientes, es un proceso complejo que no ocurre de forma espontánea como la regeneración de la piel, por ejemplo. La capacidad del hueso alveolar para regenerarse depende de varios factores, incluyendo la edad del paciente, la extensión de la pérdida ósea, la calidad del hueso remanente y la presencia de infecciones. No existe un tiempo único de regeneración, ya que varía considerablemente según cada caso. En general, se estima que la regeneración ósea puede tardar entre 3 y 9 meses, aunque en algunos casos puede ser más prolongado o incluso no producirse una regeneración completa. El éxito del proceso depende en gran medida del procedimiento realizado (injerto óseo, regeneración guiada de tejidos, etc.) y del cuidado postoperatorio del paciente.
Factores que Influyen en la Regeneración del Hueso Alveolar
Varios factores influyen en la velocidad y el éxito de la regeneración del hueso alveolar. Estos factores, algunos de los cuales son interdependientes, determinan si la regeneración será completa o parcial y el tiempo que tardará en completarse. Un correcto diagnóstico y planificación del tratamiento es crucial para maximizar las posibilidades de éxito.
- Extensión de la pérdida ósea: Una pérdida ósea mínima se regenerará más rápido que una pérdida ósea extensa y grave.
- Calidad del hueso remanente: Un hueso de buena calidad, con suficiente vascularización, regenerará más fácilmente que un hueso de mala calidad, poroso o infectado.
- Edad del paciente: Los pacientes jóvenes generalmente presentan una mejor capacidad de regeneración ósea que los pacientes mayores.
Tipos de Procedimientos para la Regeneración Ósea
Existen diferentes técnicas quirúrgicas para estimular la regeneración del hueso alveolar. La elección del procedimiento dependerá de la situación específica del paciente y de la extensión del daño óseo. El tiempo de regeneración puede variar según el procedimiento elegido.
- Injerto óseo: Consiste en la colocación de hueso autólogo (del propio paciente), alógeno (de un donante) o xenoinjerto (de otra especie) para estimular la regeneración.
- Regeneración guiada de tejidos (RGT): Utiliza una membrana que protege el sitio del injerto, permitiendo la regeneración del hueso sin la interferencia del tejido blando.
- Sustitutos óseos: Se utilizan materiales biocompatibles que actúan como andamios para la regeneración ósea.
El Rol de la Cirugía
La cirugía juega un papel fundamental en la regeneración ósea. La correcta planificación y ejecución de la cirugía, así como la elección de la técnica más adecuada para cada caso, son cruciales para el éxito del procedimiento. El cirujano maxilofacial o periodoncista evaluará la situación individual del paciente y determinará la mejor opción terapéutica.
- Preparación del lecho óseo: Limpieza y preparación del sitio donde se realizará el injerto o la regeneración.
- Técnica quirúrgica: Precisión en la colocación del injerto o la membrana para optimizar la regeneración.
- Control de la infección: Prevenir infecciones postoperatorias, cruciales para evitar comprometer el proceso de regeneración.
Cuidados Postoperatorios y su Influencia en la Regeneración
Los cuidados postoperatorios son esenciales para el éxito de la regeneración ósea. El seguimiento de las instrucciones del especialista es fundamental para asegurar la correcta cicatrización y evitar complicaciones que podrían retrasar o impedir la regeneración.
- Higiene bucal meticulosa: Mantención de una higiene bucal adecuada para prevenir infecciones.
- Medicamentos: Seguir estrictamente el régimen de medicamentos recetado por el profesional.
- Dieta: Una dieta adecuada para facilitar la cicatrización y regeneración ósea.
Factores de Riesgo que Retrasan o Impiden la Regeneración
Ciertos factores pueden dificultar o impedir la regeneración ósea. Es importante identificar y controlar estos factores para aumentar las posibilidades de éxito del tratamiento.
- Fumadores: El tabaco reduce la vascularización y dificulta la cicatrización.
- Enfermedades sistémicas: Diabetes, enfermedades autoinmunes, etc., pueden afectar la capacidad de regeneración ósea.
- Infecciones: Las infecciones pueden comprometer gravemente el proceso de regeneración.
¿Cómo se lleva a cabo la regeneración ósea?
Regeneración Ósea
La regeneración ósea es un proceso complejo que implica la interacción coordinada de diferentes tipos celulares y factores moleculares. Se inicia con una respuesta inflamatoria a la lesión ósea, seguido por la formación de un callo óseo y finalmente la remodelación del tejido nuevo. Este proceso puede ocurrir de forma natural, estimulada o mediante la intervención quirúrgica. La capacidad de regeneración ósea varía dependiendo de la edad, la salud general del individuo, y la gravedad de la lesión.
Etapas de la Regeneración Ósea
La regeneración ósea se divide en varias etapas cruciales, que se superponen temporalmente. La primera etapa es la fase inflamatoria, donde se eliminan los tejidos dañados y se prepara el lecho óseo para la reparación. Esto es seguido por la formación de un callo óseo, una estructura provisional compuesta de tejido cartilaginoso y óseo que proporciona estabilidad a la fractura o defecto. Finalmente, este callo óseo es remodelado para formar hueso maduro, un proceso que puede durar meses o incluso años. El éxito de este proceso depende de varios factores, incluyendo la vascularización adecuada, la disponibilidad de células osteoprogenitoras, y la integridad de la matriz extracelular.
- Inflamación: Se recluta a células inmunitarias para limpiar el área dañada. La liberación de citocinas y factores de crecimiento inicia el proceso de reparación.
- Formación de callo: Se forma una estructura de tejido cartilaginoso y óseo que estabiliza la fractura.
- Remodelación ósea: El callo óseo es reabsorbido y reemplazado por hueso maduro, lo cual da como resultado un tejido óseo más compacto y organizado.
El Papel de las Células
Varias células juegan un papel crucial en la regeneración ósea. Los osteoblastos son células formadoras de hueso, responsables de sintetizar la matriz ósea. Los osteoclastos son células que reabsorben el hueso, esenciales para la remodelación. Las células osteoprogenitoras son células madre que pueden diferenciarse en osteoblastos u osteoclastos. La interacción coordinada entre estas células es esencial para lograr una regeneración ósea efectiva. Además, otros tipos celulares, como los condrocitos (células del cartílago), y las células del sistema inmune, contribuyen al proceso de regeneración.
- Osteoblastos: Sintetizan y depositan la matriz ósea.
- Osteoclastos: Reabsorben el hueso viejo, permitiendo la remodelación.
- Células osteoprogenitoras: Células madre que se diferencian en osteoblastos u osteoclastos.
Factores de Crecimiento y Señalización
Una variedad de factores de crecimiento y moléculas de señalización regulan la regeneración ósea. El factor de crecimiento de fibroblastos (FGF), el factor de crecimiento transformante beta (TGF-β), y la proteína morfogénica ósea (BMP) son ejemplos cruciales. Estos factores promueven la proliferación y diferenciación de células osteoprogenitoras, la formación de matriz ósea y la vascularización del tejido en regeneración. La interacción compleja entre estos factores, junto con las señales mecánicas, determina la eficiencia del proceso de regeneración.
- Factor de crecimiento de fibroblastos (FGF): Estimula la proliferación celular y la angiogénesis.
- Factor de crecimiento transformante beta (TGF-β): Regula la diferenciación celular y la formación de la matriz extracelular.
- Proteína morfogénica ósea (BMP): Induce la diferenciación de células osteoprogenitoras en osteoblastos.
Influencia de Factores Sistémicos
La capacidad de regeneración ósea está influenciada por factores sistémicos como la edad, la nutrición, enfermedades metabólicas (como la diabetes), y el tabaquismo. La edad juega un papel importante ya que la capacidad de proliferación y diferenciación de las células disminuye con el tiempo, afectando la velocidad y la eficacia de la regeneración. La nutrición adecuada, rica en calcio, vitamina D y otros nutrientes esenciales, es crucial para la formación de hueso. Las enfermedades metabólicas y el tabaquismo pueden comprometer la vascularización y la cicatrización, dificultando la regeneración ósea.
- Edad: La capacidad regenerativa disminuye con la edad.
- Nutrición: Una dieta adecuada es esencial para la formación ósea.
- Enfermedades y hábitos: Diabetes y tabaquismo pueden inhibir la regeneración.
Técnicas de Regeneración Ósea Guiada
Las técnicas de regeneración ósea guiada (ROG) buscan mejorar la regeneración ósea mediante la creación de un ambiente favorable para la formación de hueso. Esto se logra mediante la utilización de membranas, andamios y materiales de injerto óseo. Las membranas ayudan a excluir el tejido conjuntivo no deseado del sitio de la regeneración, mientras que los andamios proporcionan un soporte estructural para la nueva formación ósea. Los materiales de injerto óseo pueden ser autógenos (del propio paciente), alógenos (de un donante) o sintéticos, proporcionando células y matriz ósea para estimular la regeneración. La selección del método dependerá del tamaño y la localización del defecto óseo.
- Membranas: Excluyen el tejido blando no deseado.
- Andamios: Proporcionan soporte estructural para el nuevo hueso.
- Materiales de injerto óseo: Aportan células y matriz ósea para estimular la regeneración.
Preguntas Frecuentes
¿Qué es la regeneración ósea dental y cuándo es necesaria?
La regeneración ósea dental es un procedimiento quirúrgico que se utiliza para reconstruir el hueso perdido en la mandíbula o el maxilar. Esto es necesario cuando hay una cantidad insuficiente de hueso para colocar un implante dental, después de una extracción dental con pérdida ósea significativa, o para tratar defectos óseos causados por enfermedad periodontal. En esencia, se reconstruye el hueso para proporcionar una base sólida y estable para futuros implantes o para restaurar la estructura natural de la mandíbula o el maxilar.
¿Cuáles son los diferentes métodos de regeneración ósea dental?
Existen varios métodos, cada uno adaptado a las necesidades específicas del paciente. Se pueden utilizar injertos óseos, que pueden ser autógenos (del propio paciente), alógenos (de un donante), o xenógenos (de otra especie). También se emplean materiales de sustitución ósea, como los biomateriales que estimulan el crecimiento óseo. La elección del método depende de la cantidad de hueso perdido, la calidad del hueso existente, y las preferencias del cirujano. La técnica quirúrgica también varía dependiendo del caso.
¿Cuánto tiempo tarda la regeneración ósea y cuáles son los cuidados postoperatorios?
El tiempo de regeneración ósea varía dependiendo de la complejidad del caso y del método utilizado, pero generalmente se necesitan entre 3 y 6 meses para que se forme una cantidad suficiente de hueso nuevo. Durante este tiempo, es fundamental seguir cuidadosamente las instrucciones del cirujano, que incluyen una higiene bucal rigurosa, el uso de medicamentos prescritos y el evitar ciertos alimentos o actividades que puedan interferir con la cicatrización. Los controles periódicos son esenciales para monitorear el progreso.
¿Es un procedimiento doloroso y cuáles son los posibles riesgos?
La cirugía de regeneración ósea se realiza bajo anestesia local, por lo que el paciente no siente dolor durante el procedimiento. Después de la cirugía, es normal experimentar algo de molestia o inflamación, que se puede controlar con analgésicos. Como cualquier procedimiento quirúrgico, existen riesgos potenciales, aunque poco frecuentes, como infección, sangrado excesivo, o daño a los nervios. Es importante discutir estos riesgos con el cirujano antes de la intervención para tomar una decisión informada.